Symptome und Krankheitsverlauf
Der Begriff „Morbus Crohn“ ist nach seinem Entdecker, dem amerikanischen Gastroenterologen Burrull B. Crohn benannt. Anders als bei der Colitis ulcerosa kann der Magen-Darm-Trakt, vom Mund bis zum After, in Mitleidenschaft gezogen sein. Dabei können alle Wandschichten des Darmes von der Entzündung betroffen sein. Es erkranken vorwiegend junge Menschen, meist zwischen dem 16. und 30. Lebensjahr. Bauchschmerzen, Durchfälle (in schweren Fällen 10 bis 15 pro Tag), eine ungewollte Gewichtsabnahme und unklares Fieber, sind Symptome, mit denen der Morbus Crohn sich bemerkbar macht. Die Beschwerden können langsam schleichend auftreten, weshalb die Krankheit nicht immer gleich als solche erkannt wird. Manchmal wird erst nach Jahren, wenn bereits Komplikationen wie Fisteln im Afterbereich oder Einengungen (Stenosen) des Darmlumens auftreten ein Morbus Crohn diagnostiziert.
Häufiger als bei der Colitis ulcerosa können beim Morbus Crohn Krankheitserscheinungen auch an anderen Organsystemen auftreten, die so genannten extraintestinalen Manifestationen. Sehr häufig bildet sich ein Erythema nodosum, eine schmerzhafte, rötlich-lila gefärbte Verdickung der Haut. Charakteristisch sind außerdem wiederkehrende Gelenkentzündungen sowie Entzündungen im Bereich der Wirbelsäule oder der Augen
Mechanismen der Erkrankung
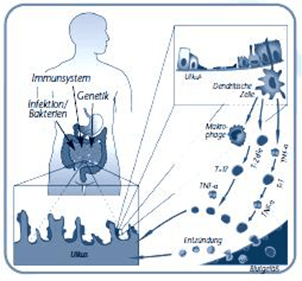
Bei Morbus Crohn und Colitis ulcerosa handelt es sich um chronische Entzündungen der Darmschleimhaut. Was passiert im Darm?
Morbus Crohn und Colitis ulcerosa entstehen durch eine Störung der lebenswichtigen Barriere, die die Darmwand darstellt. Die innerste Schicht der Darmwand ist die Darmschleimhaut. Sie dient als Schutzschild gegenüber Bakterien oder anderen
Keimen. Bei Crohn- oder Colitis-Patienten ist die Darmschleimhaut porös.
Dadurch gelangen die im Darm zahlreich vorhandenen Bakterien teilweise in die Darmwand hinein.
Weil sie dort nicht hingehören, reagiert das Immunsystem auf die Fremdkörper und aktiviert Entzündungsstoffe, um die Bakterien in der Darmwand durch Entzündung unschädlich zu machen. Ein funktionierendes Immunsystem beendet dann die Entzündungsreaktion, wenn die Eindringlinge außer Gefecht gesetzt sind.
Das wird von bestimmten Signalen veranlasst. Bei CED-Patienten funktioniert diese Regulierung jedoch nicht und die Entzündungsstoffe bleiben aktiv. Die andauernde Entzündung zerstört das Gewebe des Darms und der anderen Verdauung sorgane. Sind verschiedene Bereiche des Verdauungstraktes punktuell entzündet, handelt es sich um Morbus Crohn. Entzündet sich ausschließlich aber durchgängig der Dickdarm, spricht man von Colitis ulcerosa.
Blutuntersuchungen können Entzündungsparameter und veränderte Blutwerte aufdecken. Eine wichtige Übersicht liefert die Ultraschalluntersuchung des Bauchraumes. Gesichert wird die Verdachtsdiagnose durch die Darmspiegelung (Koloskopie), bei der der Untersucher mit Hilfe eines optischen Gerätes, das vom After her in den Darm geschoben wird, direkt die Darmschleimhaut begutachtet. Dadurch lassen sich entzündliche Veränderungen und Geschwüre direkt erkennen und in ihrer Ausprägung und Lokalisation bewerten. Desweiteren können zusätzliche Untersuchungen wie Röntgenuntersuchung, Computertomografie und MRT nötig sein.
Ziel der Behandlung ist es, eine Linderung der Beschwerden zu erwirken, die Entzündungsaktivität zu dämpfen und für ein langes, beschwerdefreies Intervall (Remission) zu sorgen.
Im akuten Schub sind häufig Kortisonpräparate notwendig. Mit dem Wirkstoff Budesonid steht ein besonders gut verträgliches Kortison zur Verfügung, welches lokal an der Darmschleimhaut wirkt. Der Wirkstoff wird im unteren Dünndarm freigesetzt, also dort, wo sich die Entzündung hauptsächlich abspielt. Sie zirkuliert nur in minimaler Menge im Blut und der Organismus wird nur wenig belastet. Das erklärt, warum unter Budesonid deutlich seltener Nebenwirkungen auftreten als unter den klassischen Kortikoiden.Wenn nicht nur der Dünndarm, sondern zugleich der Dickdarm von der Entzündung betroffen ist, wird häufig auch hochdosiert mit Mesalazin behandelt.
Lässt sich mit Kortikoiden und Mesalazin keine Remission erzielen, werden Immunsuppressiva, hier vor allem der Wirkstoff Azathioprin, und Methotrexat eingesetzt. Immunsuppressiva unterstützen die entzündungshemmende Wirkung der Kortikoide und helfen diese einzusparen.
Anti-TNFα-monoklonale Antikörper werden eingesetzt, wenn alle anderen Wirkstoffe nicht zum Erfolg führen. Sie sind in der Lage, eine Schleimhautheilung zu erzielen und werden deshalb in Zukunft zunehmend häufiger in frühen Krankheitsstadien eingesetzt.Durch die Behandlung mit den verschiedenen Medikamenten lässt sich das erneute Aufflackern der Entzündung nur hinauszögern, ganz verhindern lässt sich ein erneuter Schub in aller Regel nicht.
Operationen sind beim Morbus Crohn erforderlich, wenn es zur Ausbildung von Komplikationen wie Fisteln oder Darmverengungen (Stenosen) kommt. Es wird immer darmerhaltend operiert, denn eine Entfernung des entzündeten Darmbereichs würde nicht zu einer Heilung führen, da die Entzündung sich in andere Regionen des Magen-Darm-Traktes verlagern kann.